La epilepsia es un trastorno neurológico crónico caracterizado por una actividad eléctrica anormal en el cerebro, la cual se manifiesta a través de crisis recurrentes. Estas crisis pueden variar significativamente en su forma, desde breves ausencias o espasmos musculares hasta convulsiones prolongadas y severas. Comprender los tipos de epilepsia es el primer paso para desmitificar una condición que afecta a millones de personas en todo el mundo, permitiendo que tanto pacientes como familiares naveguen el diagnóstico con herramientas precisas y una base científica sólida.
Abordar la salud neurológica de manera abierta es fundamental para combatir el estigma social que históricamente ha rodeado a este padecimiento. La desinformación suele generar miedo y exclusión, lo que impacta directamente en la salud mental de quienes viven con el trastorno. Al educar sobre qué es epilepsia y reconocer sus manifestaciones, fomentamos un entorno de apoyo donde la seguridad del paciente es la prioridad y donde la intervención temprana se convierte en la clave para prevenir complicaciones a largo plazo en el sistema nervioso.
En la actualidad, la medicina ha dado pasos agigantados gracias al desarrollo de fármacos de nueva generación y tecnologías de neuroimagen. El presente del tratamiento es altamente personalizado, buscando no solo el control de las crisis, sino la ausencia total de efectos secundarios. Mirando hacia el futuro, la investigación en genética y la estimulación cerebral profunda prometen transformar radicalmente el pronóstico, acercándonos cada vez más a soluciones definitivas que mejoren la calidad de vida de forma integral.
¿Qué es la epilepsia? Más allá de los mitos neurológicos
Para entender qué es epilepsia, debemos visualizar al cerebro como una red compleja de neuronas que se comunican mediante impulsos eléctricos. Cuando esta comunicación se interrumpe por una descarga excesiva y repentina, ocurre lo que conocemos como una crisis. Es vital aclarar que tener una sola crisis en la vida no significa necesariamente que una persona padezca la enfermedad; el diagnóstico se establece cuando existe una predisposición continuada a presentar estos episodios de forma espontánea.
El funcionamiento del cerebro durante una crisis
Durante un ataque de epilepsia, la actividad eléctrica se descontrola en áreas específicas o en la totalidad de la corteza cerebral. Dependiendo de la zona afectada, la persona puede experimentar sensaciones extrañas, movimientos involuntarios o pérdida de conciencia. Esta «tormenta eléctrica» es temporal, pero deja una huella en el sistema que los especialistas deben monitorear para evitar la recurrencia.
Desmintiendo estigmas comunes
A menudo se cree erróneamente que la epilepsia es una enfermedad mental o una discapacidad intelectual. La realidad es que la gran mayoría de las personas con esta condición tienen capacidades cognitivas normales y pueden llevar vidas sumamente productivas. Otro mito común es que siempre hay convulsiones violentas; sin embargo, muchas crisis son sutiles y pasan desapercibidas para el ojo no entrenado.
Principales tipos de epilepsia según su origen y síntomas
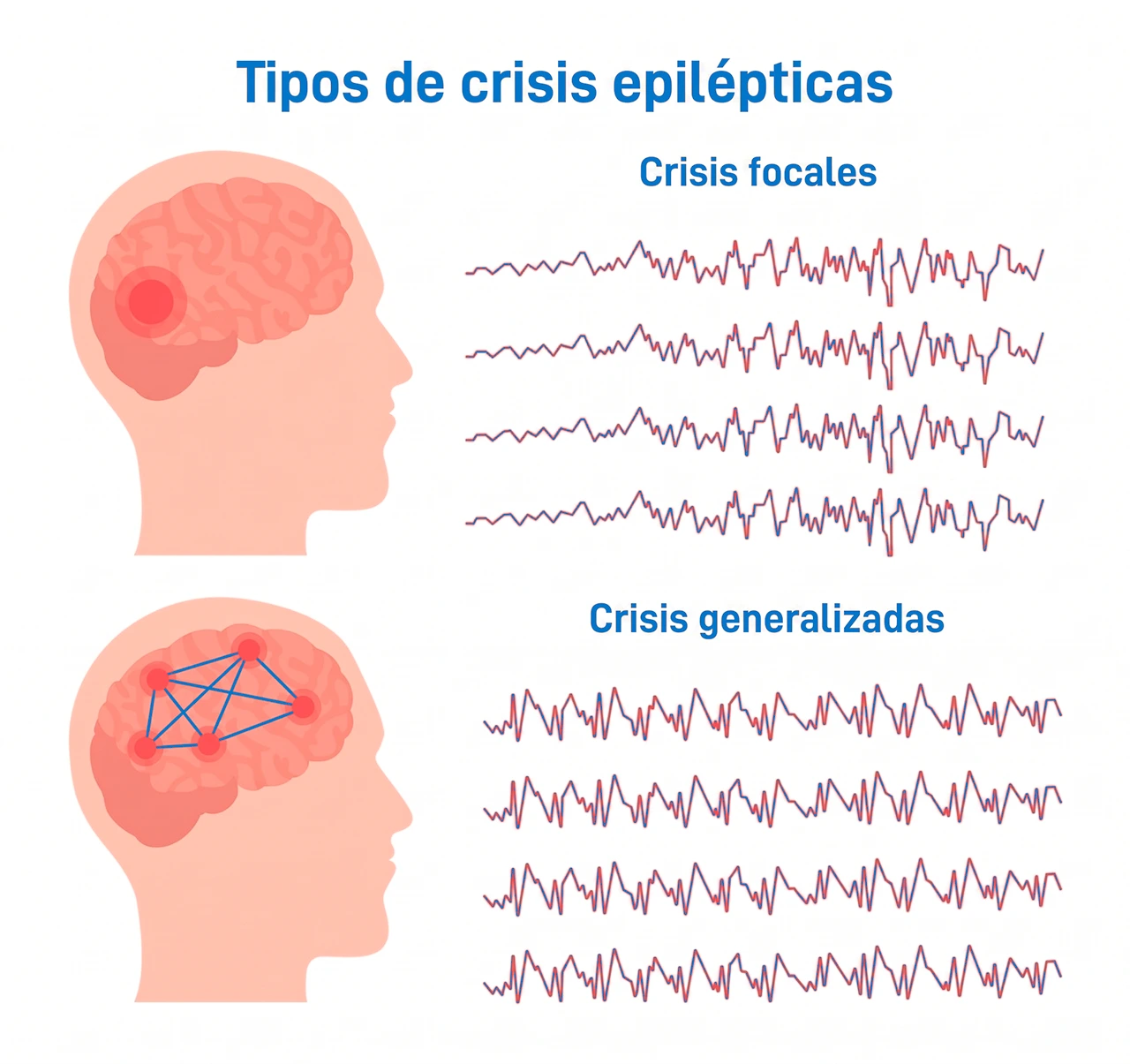
Existen diversos tipos de epilepsia que se clasifican principalmente por el lugar donde se originan las descargas en el cerebro. La Liga Internacional contra la Epilepsia (ILAE) divide las crisis en focales, generalizadas o de inicio desconocido. Esta distinción es crucial porque determina tanto el enfoque del tratamiento como la forma en que se presentan los síntomas de epilepsia en el día a día del paciente.Crisis de inicio focal
Estas comienzan en una red de neuronas limitada a un solo hemisferio cerebral. Pueden ser «conscientes», donde la persona sabe lo que ocurre pero no puede controlarlo, o con «alteración de la conciencia», donde el individuo parece estar en un estado de trance. Los síntomas pueden incluir movimientos repetitivos, como frotarse las manos o chasquear los labios, o sensaciones sensoriales inusuales como olores inexistentes o una sensación de *déjà vu*.
Crisis de inicio generalizado
En este tipo, la actividad eléctrica anormal afecta a ambos lados del cerebro simultáneamente. Los ejemplos más conocidos son las crisis de ausencia, comunes en niños, donde el menor parece «quedarse en blanco» por segundos y las crisis tónico-clónicas. Estas últimas son las que la sociedad identifica más fácilmente, involucrando rigidez muscular seguida de sacudidas rítmicas de las extremidades.
Epilepsias idiopáticas y sintomáticas
Más allá de la forma de la crisis, los médicos también categorizan la enfermedad según su causa subyacente. Las idiopáticas suelen tener una base genética y suelen responder muy bien a la medicación. Por otro lado, las sintomáticas son aquellas que resultan de una lesión estructural identificable en el cerebro, como una cicatriz o una malformación.
Causas y factores de riesgo en el sistema nervioso
Identificar las epilepsia causas es un proceso detectivesco para los neurólogos. En aproximadamente la mitad de los casos mundiales, no se encuentra una causa específica (criptogénica), pero en la otra mitad, diversos factores externos o internos han alterado la arquitectura o la química cerebral.
Factores genéticos y del desarrollo
Algunos tipos de epilepsia son hereditarios. Ciertos genes pueden hacer que una persona sea más sensible a las condiciones ambientales que desencadenan las crisis. Asimismo, trastornos del desarrollo como el autismo o la neurofibromatosis suelen estar vinculados a una mayor incidencia de trastornos convulsivos.
Lesiones físicas y enfermedades adquiridas
El cerebro es delicado y cualquier daño estructural puede crear un foco epiléptico. Entre las causas más frecuentes encontramos:
- Traumatismos craneoencefálicos graves tras accidentes.
- Accidentes cerebrovasculares (infartos o derrames), que son la causa principal en adultos mayores.
- Infecciones como meningitis, encefalitis o neurocisticercosis.
- Tumores cerebrales que presionan el tejido circundante.
¿Cómo se diagnostica la epilepsia en la actualidad?
Un diagnóstico preciso comienza con la historia clínica. Dado que el médico rara vez presencia un ataque, el relato detallado de los testigos es fundamental. Se busca identificar los epilepsia síntomas previos a la crisis (conocidos como aura) y el estado de la persona después del evento (estado postictal).
Pruebas de neuroimagen y electroencefalograma
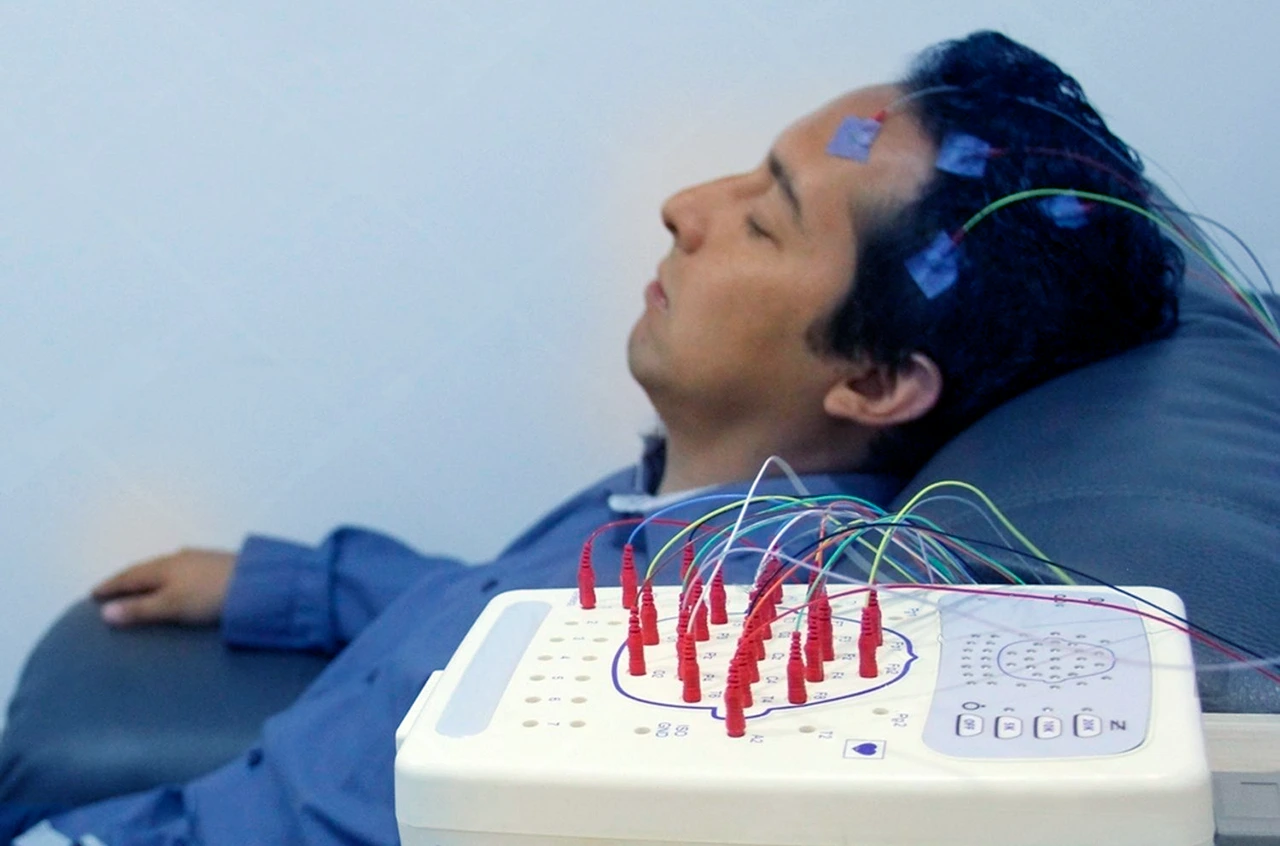
El electroencefalograma (EEG) sigue siendo la herramienta estándar de oro; registra la actividad eléctrica y busca picos o patrones anormales. No obstante, un EEG normal no descarta la epilepsia, por lo que a menudo se complementa con una Resonancia Magnética (RM) de alta resolución para buscar pequeñas lesiones estructurales en el hipocampo o la corteza.
Evaluación neuropsicológica
En casos complejos, es necesario evaluar cómo la epilepsia afecta funciones como la memoria, la atención y el lenguaje. Esto ayuda a localizar el foco del problema y a diseñar un plan de rehabilitación o tratamiento que no interfiera con las capacidades cognitivas del paciente.
Tratamientos vigentes: ¿cómo se trata la epilepsia hoy?
La pregunta más frecuente tras un diagnóstico es como se cura la epilepsia para siempre. Aunque técnicamente hablamos de «control» o «remisión» más que de una cura milagrosa, la mayoría de los pacientes logran vivir sin crisis gracias al tratamiento para la epilepsia moderno.
Farmacoterapia: el pilar del control
La primera línea de defensa son los fármacos antiepilépticos (FAE). Estos medicamentos estabilizan las membranas de las neuronas para evitar descargas excesivas. Existen más de 20 opciones diferentes, y la elección depende del tipo de crisis, la edad y el estilo de vida de la persona. Es vital la adherencia al tratamiento para evitar recaídas.
Terapias alternativas y cirugía
Cuando los fármacos no son suficientes (epilepsia refractaria), existen otras rutas:
- Cirugía de epilepsia: se extirpa la pequeña zona cerebral donde se originan las crisis, siempre que no afecte funciones vitales.
- Estimulación del Nervio Vago (VNS): un dispositivo implantado que envía pulsos eléctricos regulares al cerebro.
- Dieta cetogénica: un régimen estricto bajo supervisión médica que ayuda a reducir crisis en ciertos tipos de epilepsia infantil.
Primeros auxilios: ¿qué hacer ante una crisis epiléptica?
Saber reaccionar ante un ataque de epilepsia puede salvar vidas. Lo más importante es mantener la calma y evitar que la persona se lastime durante los movimientos involuntarios.
Pasos esenciales de asistencia
Lo primero es colocar a la persona de costado (posición lateral de seguridad) para mantener las vías respiratorias despejadas. Se debe proteger la cabeza con algo suave y retirar objetos punzantes cercanos. Es un error peligroso intentar introducir objetos en la boca o sujetar la lengua; esto solo puede causar lesiones dentales o fracturas de mandíbula.
¿Cuándo llamar a emergencias?
Aunque la mayoría de las crisis terminan por sí solas en un par de minutos, se debe solicitar asistencia médica si la crisis dura más de cinco minutos, si la persona no recupera la conciencia, si ocurre una segunda crisis inmediatamente después o si la persona está embarazada o herida.
Vivir con epilepsia: calidad de vida y pronóstico
El pronóstico para alguien con epilepsia es hoy más alentador que nunca. Con el manejo adecuado, el 70% de las personas pueden alcanzar la libertad de crisis. Sin embargo, el tratamiento va más allá de las pastillas; implica ajustes en el estilo de vida para evitar factores desencadenantes como la falta de sueño, el estrés extremo o el consumo excesivo de alcohol.
El impacto en la salud emocional
Vivir con una condición crónica requiere resiliencia. Es común que los pacientes experimenten ansiedad por la incertidumbre de cuándo ocurrirá el próximo evento. El apoyo psicológico y los grupos de pares son fundamentales para integrar la condición a la identidad de manera saludable, permitiendo que el individuo se desarrolle plenamente en el ámbito escolar, laboral y social.
Autocuidado y empoderamiento
Un paciente informado es un paciente con mejor pronóstico. Llevar un diario de crisis, conocer los nombres de los medicamentos y mantener una comunicación fluida con el neurólogo permite ajustar el tratamiento en tiempo real. La epilepsia no define a la persona; es solo una condición que, bien gestionada, no impide alcanzar cualquier meta personal.
En la Clínica de Epilepsia del Centro Médico ABC te podemos dar atención especializada ¡Contáctanos!
Preguntas Frecuentes
Fuentes:
ILAE, Scielo, MedlinePlus



