Vigencia hasta el 31 de diciembre de 2025. Promociones no acumulables. Sujeto a restricciones 1. En hospitalización no incluye honorarios médicos. 2. Monto minima: $1,500 de 3 a 6 meses y $3,000 de 7 a 9 meses 3. Monto minimo $1,500. (No participan las tarjetas emitidas en el extranjero).
-
Profesionales de la salud
Profesionales de la salud
Requisitos de credencialización
- Acerca de ABC
-
Salud Incluyente
- Talento ABC
- Fundación ABC
- Contacto
- ES
¿Qué es calcifilaxis?
22 de diciembre 2025
La calcifilaxis es un padecimiento poco frecuente, grave y potencialmente mortal que ocurre cuando el calcio se acumula en los vasos sanguíneos de la piel y del tejido graso subcutáneo. Esta acumulación provoca una obstrucción del flujo sanguíneo, lo que ocasiona lesiones dolorosas, úlceras y un alto riesgo de infecciones graves. Aunque la condición suele relacionarse con pacientes que viven con insuficiencia renal crónica, también puede presentarse en personas sin enfermedad renal, lo que ha llevado a múltiples investigaciones para comprender mejor su origen.
A pesar de que no se conoce con certeza qué causa la calcifilaxis, los especialistas han identificado diversos factores de riesgo que incrementan la probabilidad de desarrollarla, como diabetes, trastornos en la coagulación, hiperparatiroidismo, obesidad, uremia y el uso de ciertos medicamentos. En algunos casos poco comunes también se han documentado formas particulares, como la calcifilaxis peneana o calcifilaxis del pene, que requieren atención médica inmediata debido al riesgo extremo de complicaciones.
En esta guía explicamos qué es calcifilaxis, cuáles son sus causas, cómo se manifiesta, cómo se diagnostica y cuál es el tratamiento disponible, además de responder otras dudas frecuentes relacionadas con temas como calcificaciones vasculares y opciones terapéuticas actuales.
¿Qué provoca la calcifilaxis?
La calcifilaxis o calcifilaxia es una enfermedad compleja cuyo origen exacto aún se desconoce. Sin embargo, se sabe que ocurre cuando se forman depósitos anormales de calcio en los vasos sanguíneos pequeños que irrigan la piel y el tejido graso. Estos depósitos deterioran las paredes vasculares y generan un estrechamiento progresivo que reduce el flujo sanguíneo. Como consecuencia, las zonas afectadas no reciben la oxigenación suficiente y comienzan a necrosarse, formando lesiones, llagas o úlceras abiertas.
Los especialistas han identificado varios factores que aumentan el riesgo de desarrollar calcifilaxis:
- Insuficiencia renal crónica.
- Pacientes en hemodiálisis o después de un trasplante renal.
- Diabetes mellitus.
- Trastornos de coagulación sanguínea.
- Obesidad o sobrepeso.
- Uremia.
- Hiperparatiroidismo.
- Ser mujer.
- Uso de ciertos medicamentos (por ejemplo, warfarina).
Aunque con menor frecuencia, también puede presentarse en personas sin deterioro renal, fenómeno conocido como calcifilaxis no urémica.
En cualquier caso, estos factores pueden alterar el metabolismo del calcio y del fósforo, generar inflamación crónica y favorecer la formación de calcificaciones vasculares, lo que desencadena finalmente el cuadro clínico.
¿Qué significa tener calcificaciones vasculares?
Las calcificaciones vasculares ocurren cuando las sales de calcio se depositan en las paredes de arterias y otros vasos sanguíneos. Aunque el envejecimiento y algunas enfermedades pueden provocar calcificaciones mínimas sin relevancia clínica, cuando esta acumulación progresa o afecta vasos pequeños de la piel, como sucede en la calcifilaxis cutánea, el daño es considerable.
Estas calcificaciones pueden:
- Endurecer los vasos.
- Reducir su elasticidad natural.
- Estrechar su interior.
- Disminuir el flujo sanguíneo en zonas específicas.
Cuando esta condición afecta la piel, los tejidos comienzan a perder oxigenación y nutrientes, lo que favorece la aparición de lesiones dolorosas, infecciones graves e incluso gangrena. En la calcifilaxis, este proceso ocurre de manera acelerada, por lo que se considera una urgencia médica.
¿Cuáles son los síntomas de la calcifilaxis?
La calcifilaxis suele manifestarse de forma progresiva y con señales que deben atenderse de inmediato. Los síntomas predominantes son cutáneos, aunque también pueden presentarse manifestaciones sistémicas por las infecciones secundarias.
- Manchas purpúreas o violáceas en forma de red (livedo reticularis).
- Úlceras abiertas, muy dolorosas, que no cicatrizan.
- Lesiones que suelen localizarse en abdomen, muslos, nalgas o parte inferior de las piernas.
- Dolor intenso en la zona afectada.
- Infecciones recurrentes, difíciles de tratar.
- Olor desagradable en lesiones avanzadas, relacionado con necrosis.
- En cuadros graves, puede aparecer fiebre, malestar general o signos de septicemia.
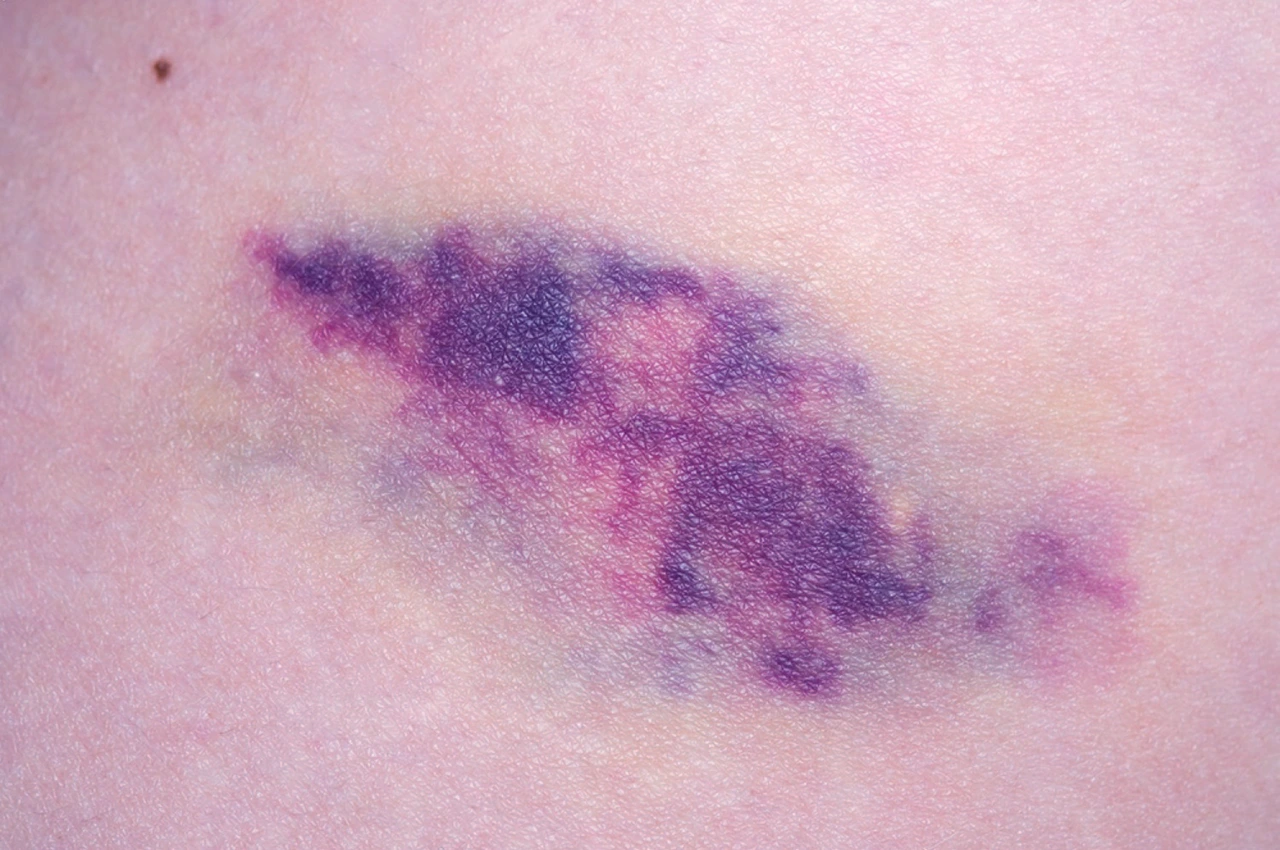
Una variante altamente inusual es la calcifilaxis peneana, que se presenta con dolor severo, necrosis y cambios de coloración en el área genital masculina. Su progresión es rápida y requiere atención médica urgente.
Las complicaciones más frecuentes incluyen:
- Infecciones severas de la piel.
- Gangrena.
- Septicemia, que constituye una causa común de mortalidad en pacientes con calcifilaxis.
Reconocer los síntomas de manera temprana puede mejorar significativamente el pronóstico.
Calcifilaxis, diagnóstico
El diagnóstico de calcifilaxis se basa en una combinación de historia clínica, exploración física y estudios complementarios que ayudan al médico a confirmar la presencia de calcificaciones vasculares y descartar otros padecimientos con síntomas similares.
Los especialistas suelen solicitar:
- Exámenes de sangre, para evaluar niveles de calcio, fósforo, paratohormona (PTH), marcadores de inflamación y función renal.
- Estudios de imagen:
- Radiografías para detectar depósitos de calcio.
- Tomografía computarizada (TC) para evaluar extensión y profundidad de calcificaciones.
- Resonancia magnética (RM) para valorar el estado de los tejidos blandos.
- Biopsia de piel, es el estudio definitivo para confirmar la calcifilaxis, ya que permite observar directamente la calcificación de pequeños vasos y los cambios típicos en los tejidos. No obstante, debe realizarse con precaución debido al riesgo de que la herida empeore.
El diagnóstico temprano es esencial para iniciar tratamiento oportuno y disminuir el riesgo de complicaciones severas, especialmente infecciones graves.
¿Cuál es el tratamiento para la calcifilaxis?
El tratamiento de la calcifilaxis es complejo y requiere un enfoque multidisciplinario que puede incluir nefrólogos, dermatólogos, cirujanos y especialistas en heridas. La elección de las terapias dependerá de la gravedad del caso, la extensión de las lesiones y la presencia de infecciones.
Las opciones terapéuticas más utilizadas incluyen:
El control de factores metabólicos es fundamental para corregir los niveles de calcio, fósforo y PTH. Esto puede implicar:
- Ajustes en la diálisis.
- Manejo del hiperparatiroidismo, incluso con medicamentos o cirugía.
- Suspensión de fármacos que favorezcan la calcificación vascular.
Los tratamientos recetados tienen diferentes objetivos:
- Anticoagulantes, debido al riesgo de incremento de calcificaciones.
- Antibióticos, cuando hay infecciones activas.
- Analgésicos, para controlar el dolor intenso.
- En algunos pacientes se utiliza tiosulfato de sodio, una terapia que puede ayudar a disminuir las calcificaciones.
También es esencial el manejo avanzado de heridas, donde el tratamiento de úlceras y llagas incluye:
- Desbridamiento (retirar tejido muerto).
- Curaciones especializadas.
- Prevención de infecciones.
- Uso de apósitos avanzados para favorecer la cicatrización.
Las terapias complementarias como la oxigenoterapia hiperbárica ha mostrado beneficios en ciertos casos, al mejorar la oxigenación de los tejidos y favorecer la recuperación.
En el tratamiento de calcifilaxis peneana, la calcifilaxis del pene requiere intervenciones urgentes que pueden incluir desbridamiento quirúrgico, manejo agresivo de infecciones y terapias para reducir calcificaciones. Es una forma poco común, pero de rápido progreso.
El éxito del tratamiento depende de la detección temprana, el control de factores de riesgo y la intervención coordinada entre varios especialistas.
¿Cómo se pueden eliminar las calcificaciones en las arterias?
Eliminar completamente las calcificaciones vasculares es un desafío médico, ya que estas acumulaciones no se disuelven de forma natural. Sin embargo, existen estrategias para detener o reducir su progresión, especialmente en pacientes con calcifilaxis o riesgo elevado.
Las medidas más comunes incluyen:
- Control estricto de los niveles de calcio y fósforo.
- Manejo del hiperparatiroidismo.
- Uso de medicamentos que reduzcan la formación de calcio en vasos.
- Ajustes de diálisis en pacientes con insuficiencia renal.
- Suspensión de fármacos que favorezcan la calcificación.
- Tiosulfato de sodio en casos seleccionados.
- Tratamiento de enfermedades subyacentes como diabetes o trastornos de coagulación.
Es importante que estas decisiones sean tomadas exclusivamente por un especialista, ya que cada caso varía considerablemente en complejidad.
En el Centro Cardiovascular del Centro Médico ABC te podemos dar atención especializada ¡Contáctanos!
Fuentes:
¿Cómo podemos ayudarte?
Paga a meses sin intereses en Centros de Especialidad, Check Ups, Estudios de diagnóstico y Hospitalización
Obtén de 3 a 9 meses* sin intereses con American Express ó 6 meses* al pagar con Banamex, BBVA, HSBC, Santander ó 12 meses*
al pagar con Banamex.
Privacy Overview
| Cookie | Duración | Descripción |
|---|---|---|
| cookielawinfo-checbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-necessary | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookies is used to store the user consent for the cookies in the category "Necessary". |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| viewed_cookie_policy | 1 week | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |
