Vigencia hasta el 31 de diciembre de 2025. Promociones no acumulables. Sujeto a restricciones 1. En hospitalización no incluye honorarios médicos. 2. Monto minima: $1,500 de 3 a 6 meses y $3,000 de 7 a 9 meses 3. Monto minimo $1,500. (No participan las tarjetas emitidas en el extranjero).
-
Profesionales de la salud
Profesionales de la salud
Requisitos de credencialización
- Acerca de ABC
-
Salud Incluyente
- Talento ABC
- Fundación ABC
- Contacto
- ES
¿Qué es vasculitis?
16 de diciembre 2025
La vasculitis es un conjunto de enfermedades que provoca inflamación en los vasos sanguíneos, afectando arterias, venas y capilares. Este proceso inflamatorio puede estrechar u obstruir los vasos, reduciendo la cantidad de sangre que llega a los tejidos y órganos. Cuando la circulación disminuye, pueden generar daños que van desde molestias leves hasta complicaciones graves que requieren atención médica inmediata.
Aunque se trata de un padecimiento poco frecuente, su impacto en la salud puede ser significativo, por lo que reconocer sus síntomas y buscar una evaluación profesional a tiempo es fundamental para evitar secuelas. La vasculitis puede presentarse en personas de cualquier edad y, en muchos casos, se relaciona con mecanismos autoinmunes, infecciones o reacciones a ciertos medicamentos.
¿Qué es la vasculitis y por qué da?
- Vasculitis cutánea.
- Vasculitis leucocitoclástica.
- Arteritis de Takayasu.
- Arteritis de células gigantes.
- Enfermedad de Behçet.
- Enfermedad de Buerger.
- Púrpura de Henoch-Schönlein.
- Enfermedad de Kawasaki (Kawasaki vasculitis).
- Vasculitis asociada a ANCA (ANCA vasculitis o vasculitis ANCA).
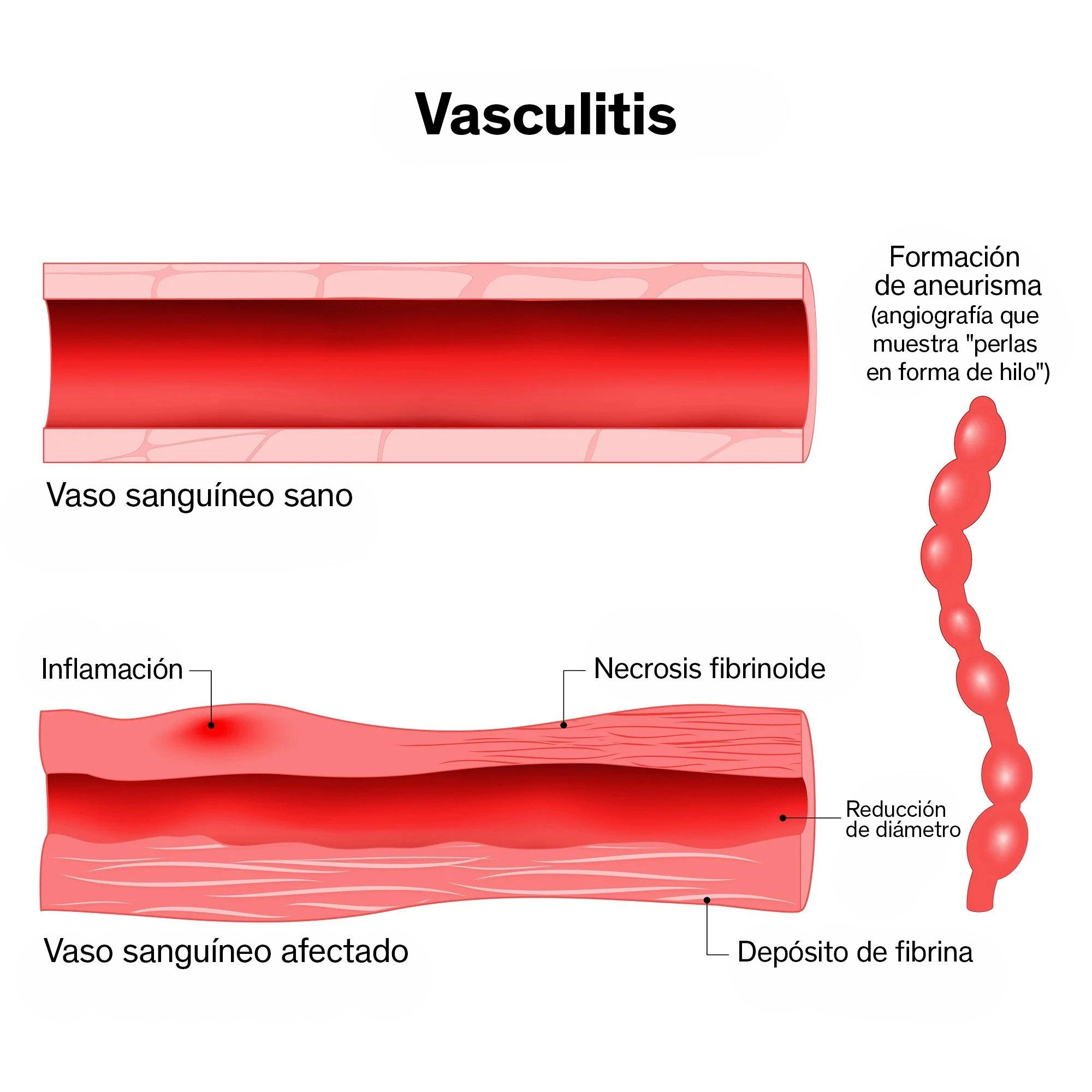
¿Por qué aparece la vasculitis?
La causa exacta depende del tipo de vasculitis, pero en términos generales se sabe que:
- Tiene un origen autoinmune, el sistema inmunológico ataca por error a los vasos sanguíneos, produciendo inflamación.
- Existe una predisposición genética, algunas personas tienen mayor probabilidad de desarrollar vasculitis, especialmente mujeres jóvenes en el caso de la arteritis de Takayasu o adultos mayores en la arteritis de células gigantes.
- Puede relacionarse con infecciones virales, sobre todo hepatitis B o C.
- Puede surgir como reacción a ciertos medicamentos.
- Puede aparecer en enfermedades hematológicas, como leucemias.
Dependiendo del tipo de vasculitis, puede presentarse una sola vez, episodios repetidos o evolucionar de forma crónica.
Síntomas de vasculitis
Los síntomas de vasculitis varían ampliamente según los vasos y órganos afectados. Sin embargo, muchos pacientes experimentan signos generales que alertan sobre un proceso inflamatorio en el organismo.
- Síntomas generales:
- Cansancio persistente.
- Fiebre o temperatura elevada.
- Malestar general.
- Disminución de peso sin causa aparente.
- Dolor articular.
- Ataques de tos.
- Dificultad para respirar.
- Congestión o dolor nasal.
- Cambios en la coloración de los dedos (azulados o pálidos).
- Adormecimiento o debilidad en manos o pies.
- Manchas rojas en la piel, nódulos o llagas (comunes en vasculitis cutánea).
- Síntomas según el órgano afectado:
- Ojos: pérdida parcial o total de la visión.
- Oídos: disminución auditiva.
- Sistema nervioso: problemas motores, hormigueo, debilidad.
- Vías respiratorias: tos persistente, dificultad para respirar.
- Aparato digestivo: dolor abdominal, vómitos, diarrea, sangre en heces.
- Corazón: dolor torácico, hipertensión arterial.
- Riñones: sangre en orina, insuficiencia renal.
- Piel: lesiones violáceas, úlceras, petequias o ronchas dolorosas.
La presencia de múltiples síntomas simultáneos o su progresión rápida puede indicar una forma severa que requiere atención médica inmediata.
¿Cuáles son los síntomas de la vasculitis en las piernas?
La vasculitis en las piernas es uno de los motivos más frecuentes de consulta, especialmente en casos de vasculitis cutánea, vasculitis leucocitoclástica o vasculitis ANCA. Debido a que los vasos inflamados pueden romperse o bloquearse, los cambios se reflejan de manera evidente en la piel y en la movilidad.
Los síntomas más comunes son:
- Manchas rojas o púrpuras (púrpura palpable), son lesiones que no desaparecen al presionar y que reflejan sangrado bajo la piel.
- Dolor y sensibilidad en la zona afectada.
- Hinchazón localizada, especialmente en los tobillos.
- Úlceras o llagas, que pueden ser dolorosas.
- Coloración azulada o violácea en los dedos o pies por mala circulación.
- Ardor o sensación de hormigueo.
- Debilidad para caminar por dolor o inflamación.
Cuando la vasculitis compromete arterias más profundas, puede presentarse dolor intenso, pérdida de fuerza o incluso necrosis en los casos más severos.
¿Cómo se detecta una vasculitis?
El diagnóstico requiere una evaluación clínica detallada. Debido a que los síntomas pueden parecerse a otras enfermedades, el médico debe integrar varias pruebas.
Pasos del proceso diagnóstico:
- Historia clínica y evaluación de síntomas, el médico analiza duración de síntomas, órganos afectados y evolución.
- Exploración física completa.
- Pruebas de laboratorio:
- Exámenes de sangre.
- Exámenes de orina.
- Proteína C reactiva (PCR).
- Velocidad de sedimentación globular (VSG).
- Pruebas para anticuerpos ANCA (clave en vasculitis autoinmune).
- Estudios para hepatitis B o C.
- Estudios de imagen:
- Angiografía.
- Radiografías.
- Ultrasonido.
- Tomografía computarizada.
- Resonancia magnética.
- Biopsia de piel u órgano afectado, cuando es necesario.
- Es la herramienta con mayor precisión para confirmar vasculitis leucocitoclástica, vasculitis cutánea y otras formas.
El diagnóstico temprano es fundamental, ya que permite iniciar tratamiento antes de que se presenten daños irreversibles.
Tratamiento para la vasculitis
El tratamiento depende del tipo de vasculitis, la severidad, el órgano comprometido y la rapidez con la que avanza el cuadro. El objetivo principal es reducir la inflamación, controlar la actividad del sistema inmunológico y proteger los órganos afectados.
- Corticosteroides, son la base del tratamiento inicial, ayudan a disminuir la inflamación rápidamente. La dosis depende del tipo de vasculitis y del grado de inflamación.
- Inmunosupresores en casos moderados o graves; son especialmente útiles en vasculitis autoinmune o vasculitis ANCA.
- Terapias biológicas, algunas formas severas o resistentes requieren medicamentos dirigidos.
- Tratamiento de enfermedades asociadas, por ejemplo:
- Antivirales si la causa es hepatitis.
- Retiro de medicamentos desencadenantes.
- Tratamiento de enfermedades hematológicas.
- Manejo del dolor y complicaciones, puede requerir analgésicos, terapia física o intervenciones especializadas.
- Seguimiento médico continuo, la vasculitis puede reaparecer, por lo que el control periódico es esencial para ajustar medicamentos y detectar complicaciones a tiempo.
¿Cuándo es peligrosa la vasculitis?
La vasculitis se vuelve peligrosa cuando compromete órganos vitales o genera obstrucciones severas en los vasos sanguíneos. Algunas señales de riesgo son:
- Pérdida de visión repentina.
- Dificultad intensa para respirar.
- Dolor torácico.
- Sangre en orina o heces.
- Úlceras extensas o necrosis en extremidades.
- Insuficiencia renal o pulmonar.
- Debilidad o parálisis súbita.
- Fiebre persistente con deterioro general.
Las vasculitis graves, como la arteritis de Takayasu, la arteritis de células gigantes o la vasculitis ANCA, requieren diagnóstico y tratamiento rápido para evitar secuelas permanentes.
¿Cuál es el periodo de vida de una persona con vasculitis?
No existe una única expectativa de vida, ya que depende del tipo de vasculitis, la edad del paciente, los órganos comprometidos y la rapidez con la que se inicia el tratamiento. En términos generales:
- La mayoría de las vasculitis bien tratadas permiten llevar una vida relativamente normal.
- Cuando existe compromiso renal, pulmonar o neurológico, el pronóstico puede complicarse.
- La esperanza de vida mejora significativamente con tratamiento temprano y seguimiento continuo.
- Las recaídas pueden ocurrir, por lo que el monitoreo anual o semestral es clave.
Hoy en día, gracias a los avances médicos, muchas vasculitis que antes eran mortales ahora tienen un manejo eficaz y seguro.
En el área de Medicina Interna del Centro Médico ABC te podemos dar atención especializada ¡Contáctanos!
Fuentes:
¿Cómo podemos ayudarte?
Paga a meses sin intereses en Centros de Especialidad, Check Ups, Estudios de diagnóstico y Hospitalización
Obtén de 3 a 9 meses* sin intereses con American Express ó 6 meses* al pagar con Banamex, BBVA, HSBC, Santander ó 12 meses*
al pagar con Banamex.
Privacy Overview
| Cookie | Duración | Descripción |
|---|---|---|
| cookielawinfo-checbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-necessary | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookies is used to store the user consent for the cookies in the category "Necessary". |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| viewed_cookie_policy | 1 week | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |
