El aparato reproductor femenino es una estructura biológica de asombrosa complejidad, diseñada no solo para la procreación, sino también para regular ciclos hormonales que impactan la salud general de la mujer. Este sistema abarca un conjunto de órganos internos y externos que trabajan de forma coordinada para permitir funciones vitales como la producción de gametos, la gestación y la regulación de estrógenos. Comprender su anatomía y funcionamiento es el primer paso para empoderar a las mujeres en el autoconocimiento de su cuerpo y en la detección temprana de posibles anomalías.
Abordar la salud del sistema reproductor femenino es fundamental porque muchas de sus patologías pueden ser asintomáticas en etapas iniciales o normalizarse erróneamente, como es el caso de los dolores menstruales intensos o las irregularidades hormonales. La prevención y la educación sexual integral permiten reducir la incidencia de enfermedades graves, como el cáncer cervicouterino o complicaciones derivadas de infecciones de transmisión sexual. En una sociedad donde la salud preventiva es clave, conocer cómo funciona nuestro aparato es una herramienta esencial para garantizar una calidad de vida plena y libre de complicaciones evitables.
En la actualidad, el enfoque médico sobre el aparato reproductor ha evolucionado hacia una visión mucho más integral y tecnológica. El futuro de la salud ginecológica se perfila hacia la medicina personalizada. Estamos pasando de un modelo de reacción ante el síntoma a uno de monitoreo constante y preventivo, donde la biotecnología y la educación digital facilitan que cada mujer sea protagonista del cuidado de su propia matriz y sistema hormonal, asegurando un bienestar que trasciende la función reproductiva.
¿Qué es y cómo está formado el sistema reproductor femenino?
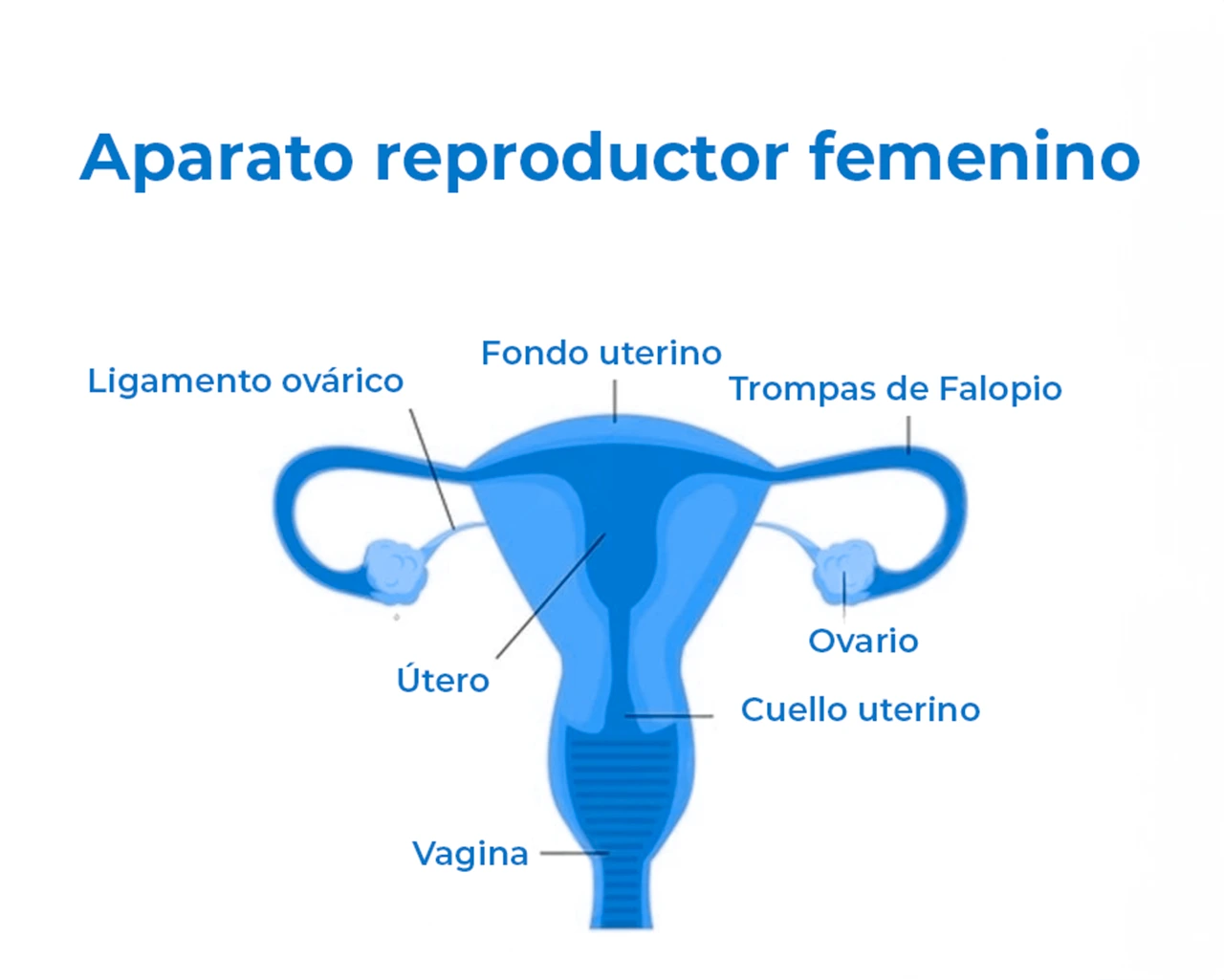
Para entender el aparato reproductor femenino, es necesario visualizarlo como un ecosistema dividido en dos grandes áreas: los órganos internos y los órganos externos. El sistema reproductor externo se conoce colectivamente como vulva. Esta zona incluye los labios mayores y menores, que protegen las aberturas vaginal y uretral; el clítoris, un órgano clave para el placer sexual; y el orificio vaginal. Es común confundir términos, pero es importante recordar que la vagina es el conducto interno, mientras que lo que vemos por fuera es la vulva.
Por otro lado, las partes del aparato reproductor femenino interno son las encargadas de los procesos de fertilización y gestación. Aquí encontramos los ovarios, que son dos glándulas donde se almacenan y liberan los óvulos. Estos están conectados al útero mediante las trompas de Falopio. Por su parte, el útero es un órgano muscular hueco, también llamado matriz, cuya función principal es albergar y nutrir al feto durante el embarazo. Finalmente, la vagina conecta el útero con el exterior, sirviendo como canal de parto y vía de salida para el flujo menstrual.
Partes de la vagina y el canal vaginal
Aunque a menudo se usa la palabra de forma genérica, la función de la vagina es específica: es un conducto elástico y muscular de unos 8 a 12 centímetros. Sus paredes están recubiertas por una mucosa que mantiene la humedad y un pH ácido que actúa como barrera contra infecciones. La vagina tiene la capacidad de expandirse significativamente durante el coito y, aún más, durante el parto, demostrando la increíble flexibilidad del sistema reproductor.
El papel crucial de los ovarios
Los ovarios no solo son parte fundamental del embarazo, también son las fábricas químicas del cuerpo femenino. Desde el nacimiento, una mujer posee todos los óvulos que tendrá, pero es hasta la pubertad cuando las hormonas los activan. La producción de estrógeno y progesterona en los ovarios regula el desarrollo de los caracteres sexuales secundarios y prepara el cuerpo para una posible fecundación cada mes.
Señales de alerta: ¿cuándo algo no anda bien?
El cuerpo envía señales constantes sobre el estado del aparato reproductor. Una de las preguntas más frecuentes es: ¿qué pasa en tu interior? Así funciona tu ciclo cada mes, y la respuesta reside en la fluctuación hormonal. Sin embargo, cuando estos ciclos se alteran drásticamente, es momento de prestar atención. El dolor pélvico persistente, que no cede con analgésicos comunes, o los cambios notables en el color, olor o consistencia del flujo vaginal son indicadores de que el equilibrio de la flora bacteriana o la salud de los órganos internos podría estar comprometida.
Alteraciones en el ciclo menstrual
Un ciclo regular suele durar entre 21 y 35 días. Si experimentas sangrados extremadamente abundantes, periodos que desaparecen sin causa aparente (amenorrea) o sangrado entre periodos, podría existir una patología subyacente. Estas señales de alerta pueden indicar desde desequilibrios hormonales hasta la presencia de miomas o pólipos en el útero. No ignores los cambios en tu ritmo biológico; el aparato reproductor utiliza la menstruación como un «semáforo» de salud general.
Dolor y molestias físicas
El dolor durante las relaciones sexuales (dispareunia) o al momento de orinar no debe considerarse normal. Estas molestias suelen estar vinculadas a inflamaciones, infecciones o condiciones como la endometriosis. Asimismo, la presencia de bultos en los labios mayores o en el tejido mamario requiere atención inmediata. La detección temprana es el factor más determinante para el éxito de cualquier tratamiento médico relacionado con el sistema reproductor.
Enfermedades del aparato reproductor femenino
Existen diversas enfermedades del aparato reproductor femenino que pueden variar en gravedad. Es fundamental conocer sus causas, síntomas y formas de diagnóstico para actuar a tiempo.
Patologías comunes y sus tratamientos
- Candidosis vaginal: causada por el hongo *Candida albicans*. Los síntomas incluyen picazón intensa y flujo blanco espeso. El diagnóstico de candiasis vaginal se realiza por observación clínica y el tratamiento suele consistir en antifúngicos tópicos u orales.
- Endometriosis: ocurre cuando tejido similar al endometrio crece fuera del útero. Causa dolor crónico y problemas de fertilidad. Se diagnostica mediante ecografías o laparoscopias y se trata con terapia hormonal o cirugía.
- VPH y cáncer cervicouterino: el Virus del Papiloma Humano es la causa principal de este cáncer. El diagnóstico se hace mediante el Papanicolaou. El tratamiento depende de la etapa, desde procedimientos láser hasta quimioterapia.
- Quistes de ovario: son sacos llenos de líquido en los ovarios. Muchos son benignos y desaparecen solos, pero otros requieren seguimiento ecográfico o intervención quirúrgica si causan dolor o riesgo de torsión.
Complicaciones por infecciones y factores genéticos
Las enfermedades de transmisión sexual (ETS) pueden causar enfermedad inflamatoria pélvica si no se tratan, afectando las trompas de Falopio y la fertilidad. Por otro lado, condiciones como el prolapso del útero ocurren cuando los ligamentos pélvicos se debilitan, algo común tras múltiples partos o con la edad. El diagnóstico suele ser físico y el tratamiento varía desde ejercicios de fortalecimiento (Kegel) hasta el uso de pesarios o cirugía reconstructiva.
Guía de exámenes preventivos
Mantener la salud del aparato reproductor requiere una disciplina de chequeos regulares. No se trata sólo de acudir al médico cuando hay dolor, sino de establecer una rutina de medicina preventiva que permita identificar cambios celulares antes de que se conviertan en problemas graves. La tecnología actual permite que la mayoría de estos exámenes sean rápidos, seguros y altamente precisos.
El Papanicolaou y la colposcopía
El Papanicolaou es la herramienta de oro para detectar células precancerosas en el cuello uterino. Se recomienda realizarlo anualmente a partir del inicio de la vida sexual. Si los resultados muestran anomalías, se procede a una colposcopía, donde el médico utiliza un lente de aumento para observar detalladamente el tejido y, si es necesario, tomar una biopsia. Este proceso es fundamental para reducir la mortalidad por cáncer uterino.
Ecografías pélvicas y transvaginales
Para evaluar el estado de los ovarios y el útero por dentro, la ecografía es el método más efectivo. Permite detectar quistes, miomas, el grosor del endometrio y otras anomalías estructurales. Es un procedimiento no invasivo que ofrece una imagen clara de lo que ocurre en la profundidad del sistema reproductor, siendo vital tanto en chequeos de rutina como en procesos de diagnóstico por dolor abdominal.
Consejos prácticos para cuidar tu salud íntima
El cuidado del aparato reproductor femenino comienza con hábitos diarios. La higiene es fundamental, pero debe ser equilibrada; el uso excesivo de jabones perfumados o duchas vaginales puede alterar el pH natural y eliminar las bacterias buenas que protegen la vagina. Se recomienda lavar solo la zona externa (vulva) con agua o jabones neutros y secar muy bien para evitar la proliferación de hongos debido a la humedad.
Estilo de vida y prevención
Llevar una dieta equilibrada y mantener un peso saludable tiene un impacto directo en la regulación hormonal. La obesidad está vinculada a un mayor riesgo de ciertos tipos de cáncer y trastornos del ciclo. Además, el uso de preservativos es la única manera efectiva de prevenir la mayoría de las ETS. Escuchar a tu cuerpo y no postergar las visitas al ginecólogo son los mejores consejos para mantener tu sistema reproductor en óptimas condiciones durante todas las etapas de la vida, desde la pubertad hasta la menopausia.
En el Centro de la Mujer del Centro Médico ABC te podemos dar atención especializada ¡Contáctanos!
Preguntas Frecuentes
Fuentes:
MSD Manuals, CDC, Secretaría de Salud